Demența nu este o boală, ci o afecțiune care poate fi cauzată de diverse boli. Cel mai frecvent, ea este rezultatul unor boli ale creierului în care celulele nervoase dispar treptat din cauza proceselor neurodegenerative sau în care alimentarea cu energie este blocată din cauza bolilor cerebrovasculare.
Boli neurodegenerative
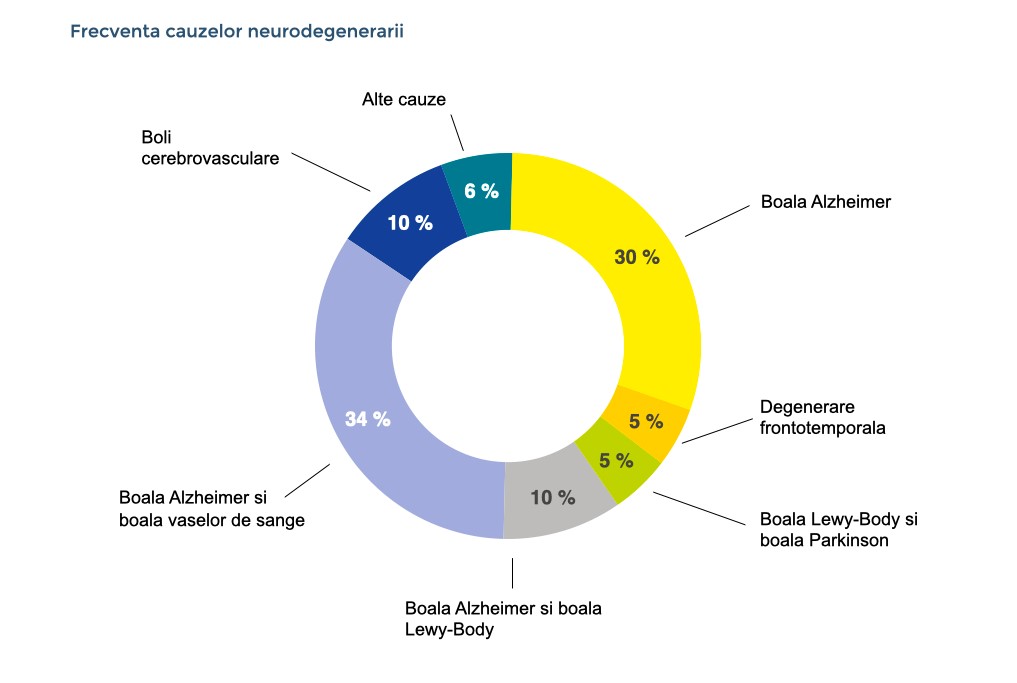
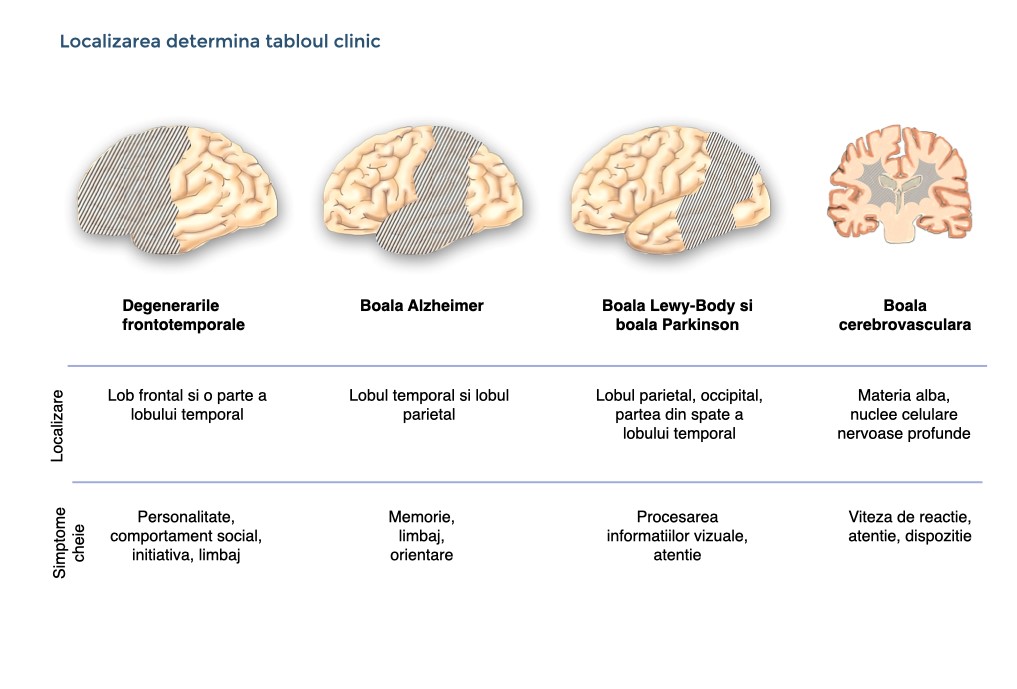
Cele mai frecvente cauze ale demenței sunt bolile neurodegenerative ale creierului, unde celulele nervoase se pierd treptat. Printre bolile neurodegenerative, boala Alzheimer este cea mai frecventă, urmată de degenerarea frontotemporală și bolile corpului Lewy (care includ boala Parkinson) (vezi figura următoare). În bolile neurodegenerative, erorile de procesare ale proteinelor din celulele nervoase conduc la acumularea și depunerea unor proteine modificate în interiorul și în afara celulelor nervoase, ceea ce are un impact negativ asupra funcționării și viabilității celulelor nervoase.
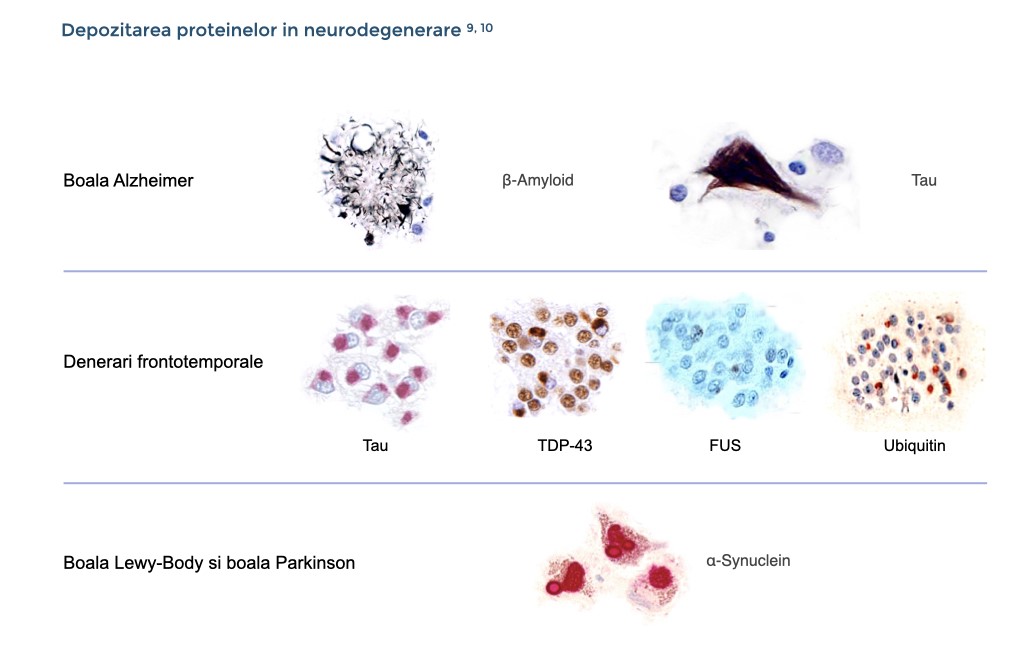
Boala Alzheimer se caracterizează prin două anomalii proteice și prin disfuncția și pierderea celulelor nervoase situate în lobii temporari și parietali. Anomaliile proteice includ
-
patologia β-amiloidă, precipitarea depunerilor de β-amiloid în jurul celulelor nervoase detectată prin tomografie, și concentrația β-amiloidă scăzută în LCR;
-
leziuni neuronale datorate acumulării de tau și atrofie hipocampală, de asemenea detectabile prin tomografie, un nivel total ridicat de tau sau tau fosforilat în LCR și hipometabolismul glucozei în locații tipice. Ambele tipuri de modificări nu sunt specifice bolii Alzheimer, deoarece apar și în alte boli ale creierului, de ex. g. în boala corpului Lewy și degenerarea frontotemporală. Disfuncția celulelor nervoase poate fi evidențiată prin consumul redus de glucoză în locații specifice din imaginile PET. Pierderea celulelor nervoase duc la atrofierea unor părți ale creierului, în special în hipocamp. Dimensiunea redusă a hipocampului poate fi demonstrată folosind imagistica prin rezonanță magnetică (RMN).
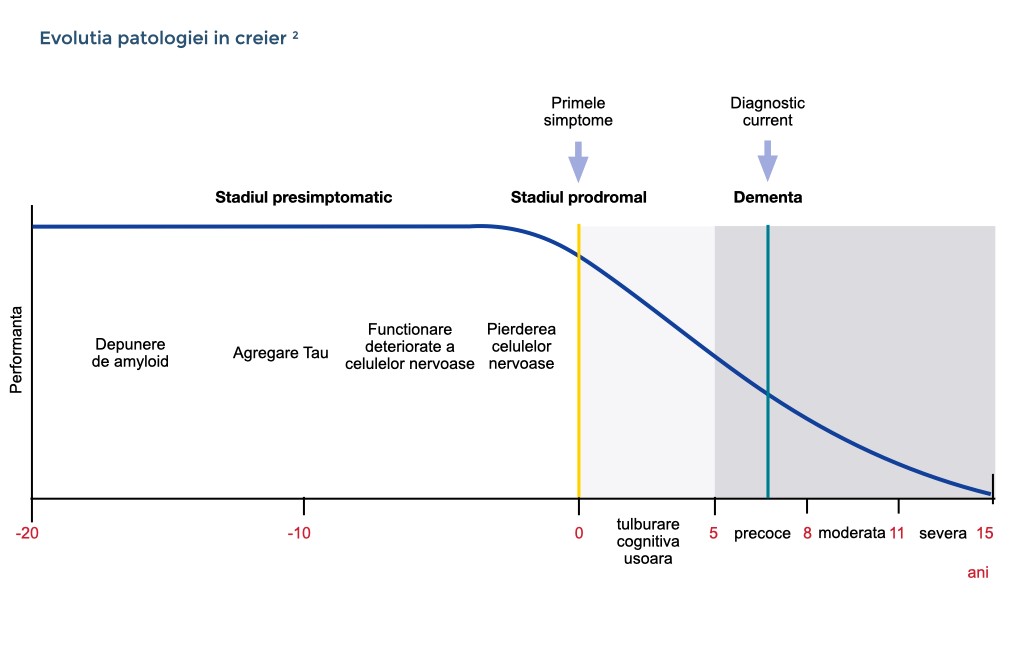
Procesul neurodegenerativ al bolii Alzheimer începe cu mulți ani înainte de apariția simptomelor. Prima depunere β-amiloidă este urmat de agregarea tau, reducerea metabolismului glucozei și afectarea memoriei episodice.
Degenerarea frontotemporală reprezintă un grup eterogen clinic și patologic caracterizat prin atrofie relativ selectivă, progresivă, care implică lobii frontali și/sau temporari. Anumite anomalii proteice au fost implicate în degenerarea frontotemporală, printre care incluziunile celulare cu un conținut predominant tau fosforilat.
Patologia care stă la baza bolii Lewy este acumularea de corpi Lewy în celulele nervoase, formați dintr-o proteină normală numită alfa-sinucleină, mai cu seamă în lobul parietal și occipital.
Originile acestor procese sunt doar parțial cunoscute (de exemplu, predispoziție genetică, mecanisme defiente de clearance).
Boli cerebrovasculare
A doua cea mai frecventă cauză a demenței sunt bolile care afectează în principal vasele mici de sânge din creier (boli cerebrovasculare), care furnizează celulelor nervoase sânge, oxigen și nutrienți. Depunerile de pe pereții vaselor de sânge sau cheagurile de sânge (trombi) reduc sau elimină alimentarea cu energie a celulelor nervoase și a conexiunilor celulare nervoase. În bolile cerebrovasculare, erorile în procesarea proteinelor duc la o depunere anormală a proteinelor pe pereții capilarelor. Boala Alzheimer și modificările capilarelor coexistă adesea, în special la persoanele în vârstă.
Există mai multe tipuri de demențe cerebrovasculare. Demența poate fi cauzată de:
-
Modificări ale capilarelor - îngustarea vaselor de sânge, conducând la pierderea treptată a abilităților mentale. Este cea mai frecventă cauză a demenței vasculare;
-
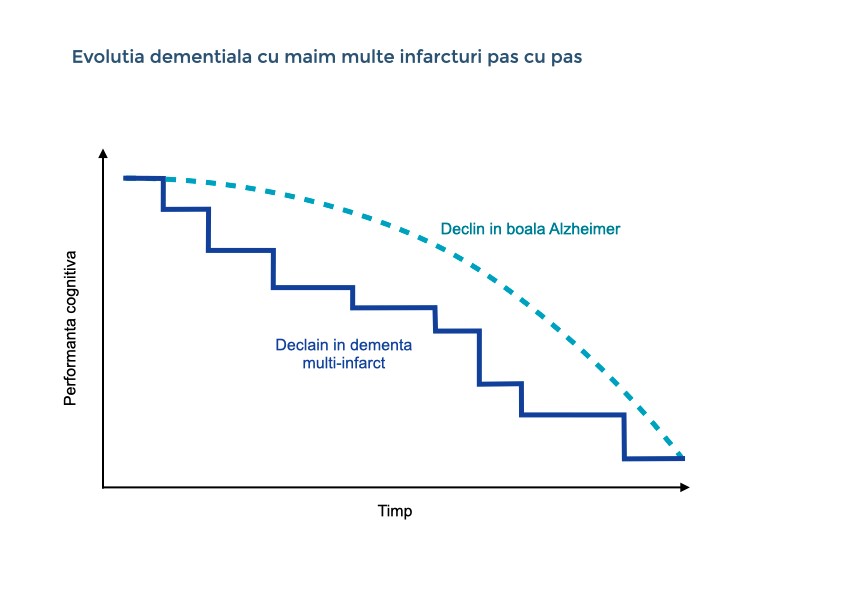
Infarct cortical multiplu și/sau subcortical - serie de accidente vasculare cerebrale mai mici, conducând la o progresie treptată a bolii și la afectarea performanței cognitive;
-
Infarcte unice în locații strategice - blocarea bruscă a fluxului sanguin, care se manifestă clinic ca accident vascular cerebral și uneori provoacă „demență post-AVC”;
-
Hemoragii cerebrale și lipsa cronică de alimentare cu sânge a creierului.
Cauze potențial reversibile ale demenței
Din nefericire, doar foarte puține cauze ale demenței (mai puțin de 2%) pot fi remediate astfel încât demența să revină la normal. Printre acestea se numără hidrocefalia normotensivă, hipotiroidismul, hiperparatiroidismul, demența alcoolică, deficiența de vitamina B12 și deficiența de acid folic.
Hidrocefalia normotensivă - este o afecțiune în care se produce exces de lichid cefalorahidian în ventricule laolaltă cu presiune normală sau ușor ridicată a lichidului cefalorahidian. Pe măsură ce lichidul se acumulează, el determină extinderea ventriculelor și creșterea presiunii craniene, comprimând țesutul creierului înconjurător și conducând la complicații neurologice. Boala se prezintă într-o triadă clasică de simptome: incontinența urinară, demența și problemele locomotorii.
Hipotiroidismul și hiperparatiroidismul - alternarea funcției tiroidiene este asociată cu deficit neurocognitiv care se dezvoltă pe întreaga durată de viață, iar persoanele adulte cu hipotiroidism congenital și dobândit au forme diferite de deficiențe cognitive.
Demența alcoolică - s-a sugerat că consumul excesiv și prelungit de alcool este un factor de risc independent în dezvoltarea demenței, iar demența alcoolică a fost raportată ca fiind una dintre cele mai frecvente tipuri de demență. Demența alcoolică se caracterizează prin scăderi globale ale funcționării intelectuale, abilităților cognitive și memoriei.
Deficitul de B12 - Deficitul de vitamina B12 duce la anemie și demielinizarea sistemului nervos și poate determina tulburări cognitive, totuși poate fi și o consecință a demenței.
Deficitul de acid folic - Acidul folic este important în sistemul nervos la toate vârstele, dar la persoanele în vârstă deficiența contribuie la îmbătrânirea proceselor creierului, crește riscul de boală Alzheimer și demență vasculară și, dacă este sever, poate duce la o demență reversibilă.
Depresia - Literatura sugerează o asociere între depresie și demență. Natura acestei asociații nu este clară (de exemplu, dacă depresia este o cauză, o consecință sau un factor de risc pentru demență). Mecanismele biologice probabile care leagă depresia de demență includ boala vasculară, modificările steroizilor glucocorticoizi și atrofia hipocampală, depunerea crescută a plăcilor β-amiloide, modificările inflamatorii și deficiențele factorilor de creștere a nervilor.
Localizarea determină tabloul clinic
Părțile creierului sunt implicate în funcții diferite.
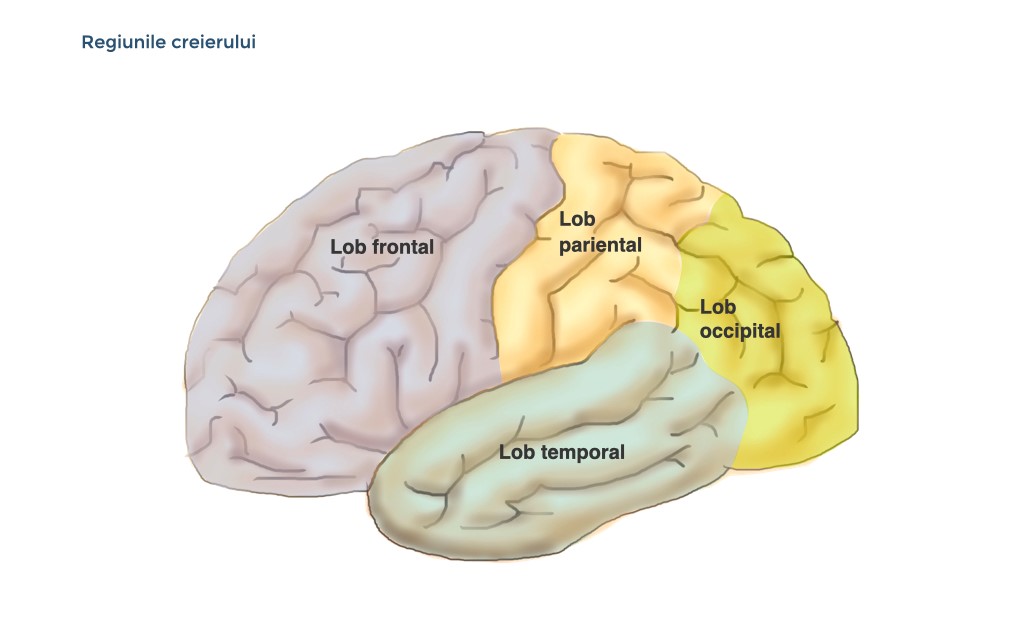
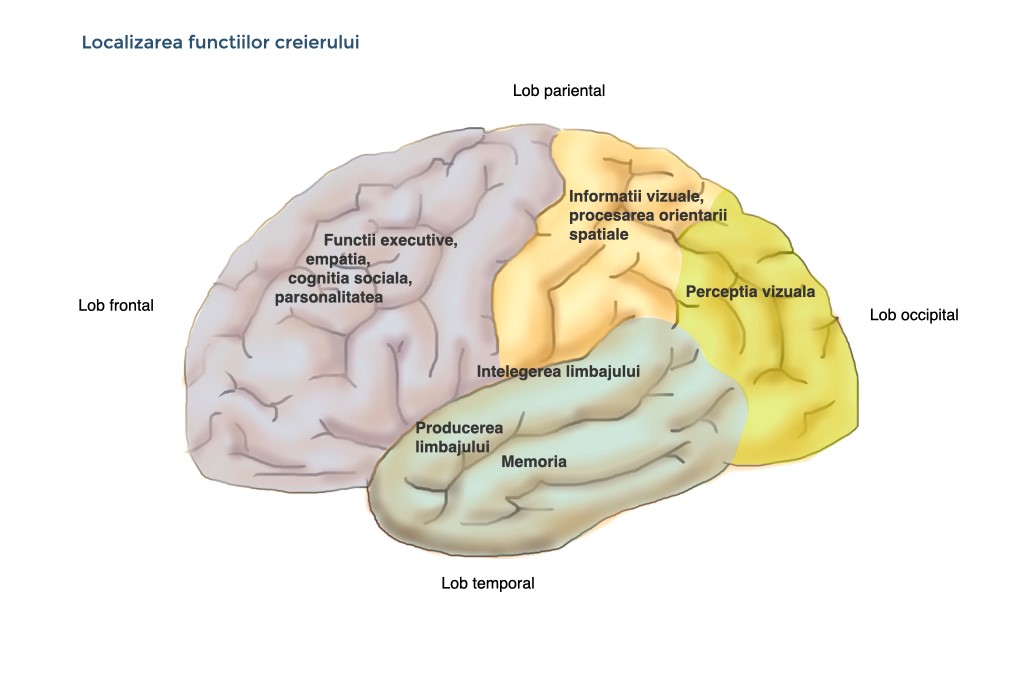
Prin urmare, simptomele demenței depind de localizare. Afecțiunile unor anumite părți ale creierului pot conduce la manifestarea clinică specifică a demenței (vezi figura următoare).
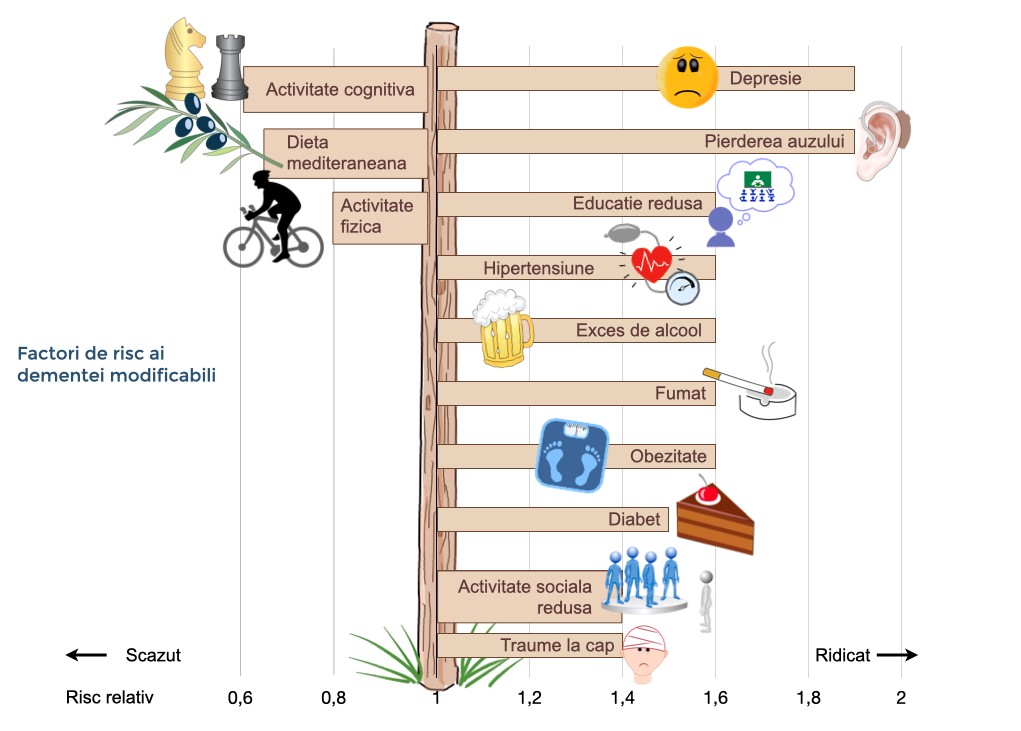
Factorii de risc pentru dezvoltarea bolilor care provoacă demență
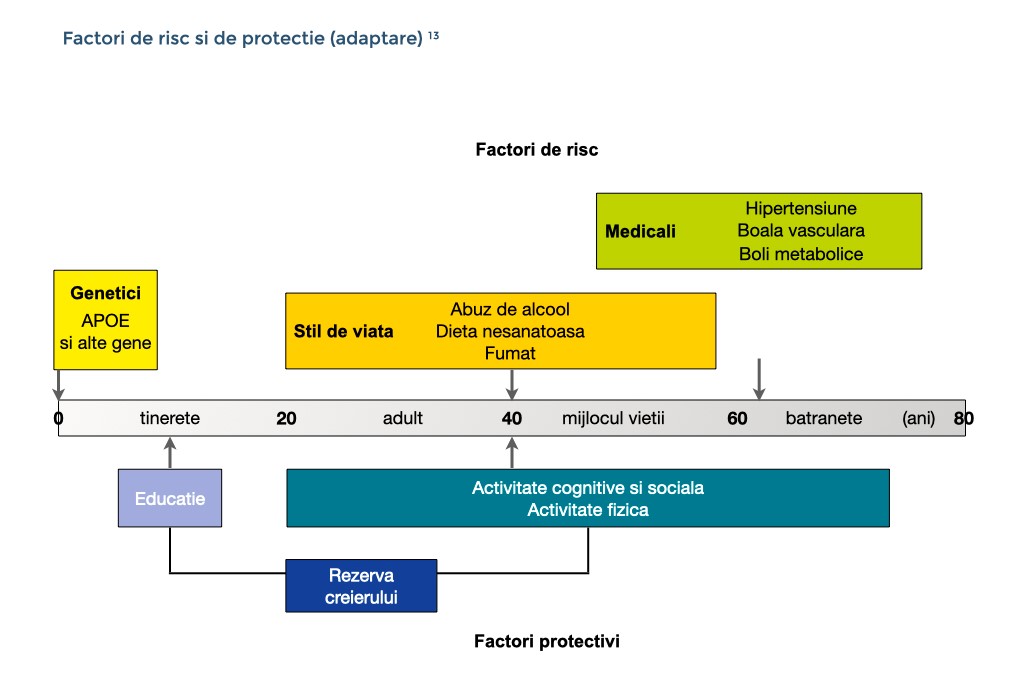
Există mai mulți factori de risc care pot influența posibilitatea dezvoltării demenței pe parcursul vieții. Există unii factori nemodificabili precu factorii de risc genetic, de la mutația genetică foarte rară cu influență puternică, la polimorfisme precum APOE4 cu influență mai slabă. Un procent de 25% din totalul persoanelor în vârstă de 55 de ani au avut cazuri de demență în familie. Pentru majoritatea, cazurile s-au datorat bolilor genetice complexe, unde mai multe variații genetice cu efect minor interacționează crescând riscul de demență. Persoanele din aceste familii au șanse de 20% să facă o formă de demență, comparativ cu 10% în cazul populației generale. Cu toate acestea, factorii de risc ai demenței pot fi și exteriori. Aceștia includ diabetul, hipertensiunea și obezitatea adultului, inactivitatea fizică, depresia, fumatul și un nivel scăzut de educație. Din fericire, există mai multe metode de protecție, prin care riscul poate fi redus.
Comorbidități
Persoanele cu demență sunt foarte susceptibile să trăiască cu condiții complexe de sănătate fizică, mentală și cronică. Este important ca aceste condiții să fie monitorizate, pentru a minimiza dizabilitățile cognitive și funcționale, pentru a preveni și trata simptomele comportamentale nou-apărute și pentru a optimiza calitatea vieții. Acestea trebuie realizate într-o manieră holistică, ținând cont de preferințele persoanelor cu demență și ale îngrijitorilor lor și cu o bună coordonare pentru a crește eficiența, a reduce stresul persoanelor cu demență și a limita potențialele efecte adverse. Prezența demenței poate complica îngrijirea clinică a altor afecțiuni și poate submina capacitatea unei persoane de a gestiona o afecțiune cronică.
Unele afecțiuni medicale apar mai des la persoanele cu demență decât la alte persoane. Aceste sindroame sunt delirul, epilepsia, scăderea în greutate și tulburările de nutriție, incontinența, tulburările de somn, problemele de vedere și debilitatea. Aproximativ 25% dintre persoanele cu demență au depresie clinică.