Ce este îngrijirea la „finalul vieții”?
Îngrijirea la finalul vieții are ca scop asigurarea confortului și calității vieții în fazele terminale ale bolilor, în ultimele luni sau săptămâni înainte de deces și în timpul morții. Îngrijirea finală a vieții se adresează nevoilor fizice, psihologice, sociale și spirituale ale oamenilor la sfârșitul vieții.

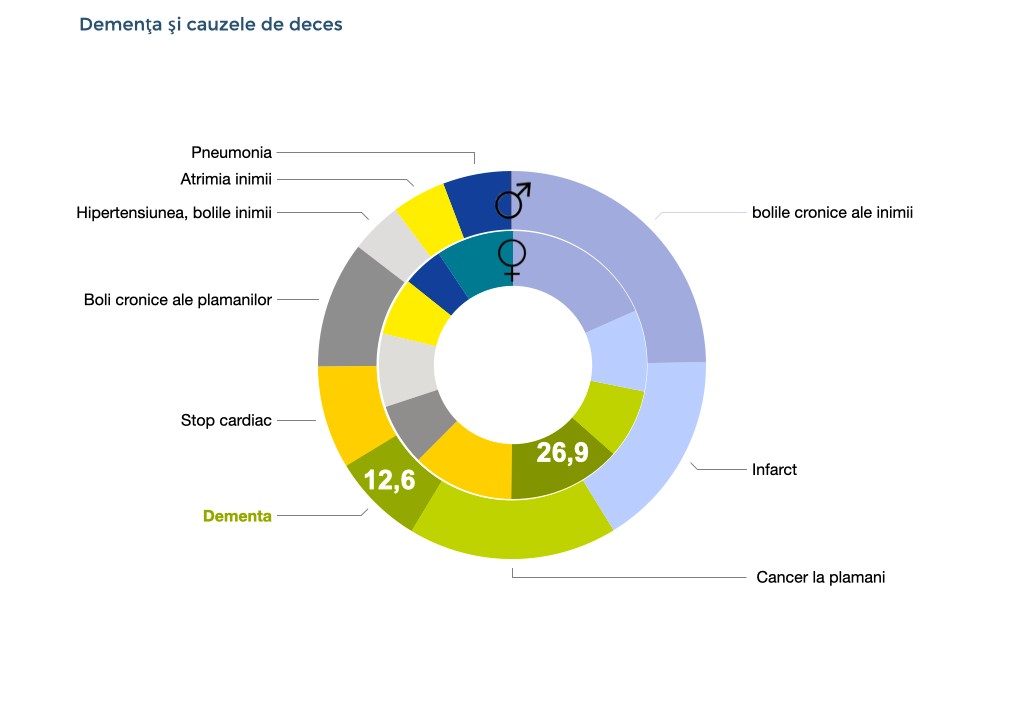
Oamenii mor din cauza demenței?
Demenţa nu este o cauză directă de deces. Cu toate acestea, contribuie la multe condiții care sunt asociate cu o mortalitate crescută, de ex. imobilitate, pneumonie, alte infecții, căderi, malnutriție și fragilitate. Din această perspectivă, demența este printre cele mai frecvente cauze de deces.
Există o diferență între îngrijirea de la sfârșitul vieții pentru persoanele cu sau fără demență?
Un principiu-cheie al îngrijirii sfârșitului vieții este respectarea deciziilor, nevoilor și preferințelor individuale ale persoanei.
Iată o diferență majoră între persoanele cu și fără demență: într-un stadiu avansat de demență, oamenii sunt de obicei incapabili să-și exprime nevoile și deciziile. Prin urmare, nevoile și dorințele individului trebuie adesea deduse din schimbările în activitate, expresia facială, mișcări, postura corporală, vocalizări sau refuzul alimentelor. O altă caracteristică a demenței avansate este că oamenii în mod obișnuit nu înțeleg și pot interpreta greșit mediul înconjurător, precum și acțiunile altor persoane. Prin urmare, activitățile de asistență medicală trebuie să se desfășoare foarte ușor și cu atenție. Provocările medicale la persoanele cu demență sunt spasticitatea mișcărilor, dificultăți de înghițire (care ar fi necesare pentru a lua medicamente), durere, respirație, greață și agitație. Aportul de alimente sau lichide și așternutul adecvat pot fi o problemă uriașă.
Când ar trebui să înceapă îngrijirea de sfârșit a vieții?
Îngrijitorii ar trebui să înceapă să se gândească la problemele de sfârșit de viață atunci când persoana cu demență prezintă complicații inițiale, cum ar fi dificultăți de înghițire, sufocare, căderi, convulsii epileptice sau pierderi semnificative în greutate. Îngrijirea la sfârșitul vieții este un proces dinamic care presupune planificarea, anticiparea problemelor viitoare, executarea de îngrijiri adecvate, consilierea îngrijitorilor de familie și tratamentul simptomelor. Planificarea îngrijirii de sfârșit a vieții ar trebui să implice persoana cu demență oriunde și cât mai mult timp posibil. Este o idee bună dacă profesioniștii informează persoanele cu demență și îngrijitorii lor despre servicii de consiliere și directive în avans.
Cum este evaluat disconfortul la persoanele cu demență?
Disconfortul și durerea sunt adesea legate de probleme ale mușchilor și oaselor, infecții sau leziuni. Disconfortul și durerea pot reduce abilitățile cognitive și pot provoca agitație, agresivitate, depresie, apatie, precum și tulburări de nutriţie și somn. Recunoașterea disconfortului și a durerii la persoanele cu demență este o provocare, deoarece acestea nu mai pot fi capabile de exprimare verbală. Prin urmare, este esențial să fii atent la comportamentele care au legătură cu disconfortul și durerea, inclusiv schimbarea activității, expresiile faciale, vocalizarea, postura și mișcările corpului sau refuzul alimentelor.

Cum sunt gestionate simptomele deranjante ale persoanelor cu demență avansată?
Cele mai împovărătoare simptome ale persoanelor cu demență avansată includ durere, lipsa respirației, agitație, anxietate, stări confuzionale, greață și vărsături, febră și incapacitate de a lua alimente sau lichide. Cauzele fizice ale agitației și anxietății trebuie identificate și tratate corespunzător. Ori de câte ori este posibil, intervențiile nefarmacologice trebuie încercate în prima linie. Trebuie evitată alimentarea prin tuburi.
Provocarea nutriției
Problemele privind nutriția, hidratarea și utilizarea tuburilor de alimentare la persoanele cu boală în stadiu final au dus la multe controverse. Persoanele cu demență avansată trebuie adesea să fie hrănite, ele pot să refuze mâncarea sau se sufocă cu alimente lichide sau solide. Problemele de alimentație includ, de asemenea, introducerea mâncării în buzunare sau scuiparea ei, și aspirația asociată cu infecția pulmonară (pneumonie). Durerea la nivelul gurii și problemele dentare pot contribui, de asemenea, la malnutriție. Problemele legate de mâncare și băutură pot fi abordate cu alimente încordate, îngroșarea lichidelor și linguri special concepute. Amplasarea tubului gastrostomic(PEG)sau folosirea altor dispozitive de acces enteral pe termen lung nu îmbunătățesc rata de supraviețuire și sunt asociate cu un risc crescut de ulcerații sub presiune, restricții fizice și chimice (pentru a împiedica persoana să scoată tubul). Prin urmare, aceste dispozitive ar trebui să fie folosite cu reținere la persoanele cu demență avansată sau alte condiții aproape de sfârșit de viață.